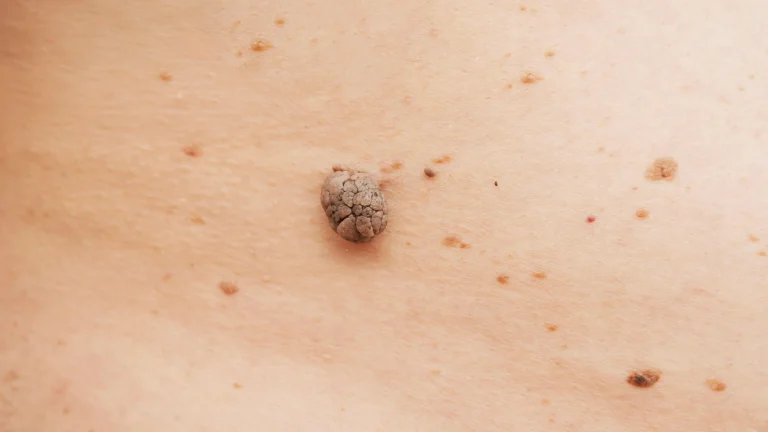
L’essentiel à retenir : bien que redoutable, le mélanome se soigne très bien lorsqu’il est repéré rapidement. L’observation attentive de la peau et de l’évolution des grains de beauté, grâce à la règle ABCDE, constitue la clé de la prévention. Cette vigilance sauve des vies, car une prise en charge précoce assure la guérison dans plus de 90 % des cas.
Vous est-il déjà arrivé d’examiner un grain de beauté avec une légère inquiétude, en vous demandant si cette petite tache pouvait dissimuler un mélanome peau ou un risque sérieux pour votre avenir ? Ce cancer cutané inquiète souvent à juste titre, mais je vais vous montrer qu’une observation attentive et une bonne compréhension des signaux d’alerte restent vos meilleurs atouts pour réagir efficacement. Au fil de ces lignes, nous verrons ensemble comment repérer les anomalies grâce à des indicateurs précis et adopter les bons réflexes pour préserver votre santé sans céder à la panique.
Mélanome cutané : le cancer de la peau à ne pas ignorer
Derrière le grain de beauté, une réalité plus complexe
Le mélanome peau est une forme de cancer qui se développe à partir des mélanocytes, ces cellules spécialisées qui produisent la mélanine responsable de notre bronzage et de la couleur cutanée.
Concrètement, il se manifeste souvent par l’apparition d’un grain de beauté inédit ou la transformation suspecte d’une tache existante, même si, rassurez-vous, tous les grains de beauté ne sont pas malins.
Je tiens à préciser qu’il diffère des autres cancers cutanés comme les carcinomes : bien qu’il soit moins fréquent, c’est le plus agressif et il ne pardonne pas la négligence.
Le vrai danger : sa capacité à se propager
Le vrai péril réside dans les métastases. Si on ne traite pas le mélanome à temps, les cellules cancéreuses s’échappent, voyagent par le système lymphatique ou sanguin et finissent par former de nouvelles tumeurs distantes dans l’organisme.
C’est cette capacité de propagation dans le corps qui le rend si dangereux. Voilà pourquoi je répète souvent que la détection précoce reste la clé absolue pour s’en sortir.
Il est responsable de 80 % des décès liés aux cancers de la peau selon les données de l’Inserm.
Un enjeu de santé publique qui nous concerne tous
On constate que son incidence est en forte augmentation depuis plusieurs décennies, particulièrement chez nous en France. Cette hausse inquiétante est directement liée à nos changements de comportement et à une exposition solaire bien trop fréquente et intense.
Pour vous donner un ordre de grandeur, on a recensé 15 500 cas et 1 980 décès en 2018 en France. Ces chiffres rendent le problème soudainement beaucoup plus réel.
Alors, la vigilance doit devenir l’affaire de tous, car personne n’est totalement à l’abri face à ce risque.
Apprendre à le reconnaître : les signaux qui doivent alerter
La méthode ABCDE : votre meilleure alliée pour l’auto-examen
Je considère la méthode ABCDE comme le moyen mnémotechnique le plus fiable pour inspecter sa peau. C’est d’ailleurs l’outil de référence que les dermatologues recommandent pour repérer un potentiel mélanome peau.
L’objectif n’est pas de vous transformer en médecin, mais de repérer les signaux d’alerte d’un grain de beauté dangereux qui exigent un avis pro.
Voici un tableau récapitulatif pour vous guider. Si vous cochez une de ces cases « suspectes », ne paniquez pas, mais prenez rendez-vous.
| Critère (Lettre) | Description du signe suspect | Ce qui est considéré comme normal |
|---|---|---|
| A / Asymétrie | Une moitié ne ressemble pas à l’autre | Forme ronde ou ovale, symétrique |
| B / Bords | Contours irréguliers, dentelés, flous | Bords nets et réguliers |
| C / Couleur | Non homogène, plusieurs couleurs (brun, noir, bleu, rouge, blanc) | Couleur unique et uniforme (brun clair, rosé) |
| D / Diamètre | Supérieur à 6 mm (taille d’une gomme de crayon) | Généralement inférieur à 6 mm |
| E / Évolution | Changement rapide de taille, forme, couleur ou épaisseur | Stable, ne change pas avec le temps |
Le symptôme du « vilain petit canard »
Imaginez un intrus. Ce concept repose sur une observation simple : un grain de beauté qui est différent de tous les autres sur votre corps. Qu’il soit plus sombre, plus gros ou juste « bizarre », il détonne visuellement par rapport à ses voisins.
Cette approche intuitive complète parfaitement la règle ABCDE. C’est souvent une simple question de bon sens : si une lésion jure avec le reste de votre peau, elle mérite une attention immédiate.
D’autres changements à surveiller de près
Au-delà du visuel, écoutez votre ressenti. Des démangeaisons persistantes, une sensation de picotement ou même une brûlure localisée sur un grain de beauté ne sont jamais des signes anodins.
Soyez aussi vigilant face à un grain de beauté qui saigne spontanément ou qui forme une croûte sans cicatriser. Si ça saigne sans le moindre choc, c’est un drapeau rouge absolu pour votre santé.
Enfin, méfiez-vous des changements de texture, comme une surface devenue rugueuse ou un grain de beauté en relief qui se décolle sans raison apparente.
Facteurs de risque : êtes-vous concerné ?
Savoir reconnaître les signes, c’est bien. Mais comprendre pourquoi on pourrait être plus à risque, c’est encore mieux pour anticiper.
Le soleil et les UV : l’ennemi public numéro un
Je vais être franc : l’exposition excessive aux rayons ultraviolets (UV) reste la cause majeure du mélanome peau. Cela ne concerne pas juste le soleil, mais inclut aussi les sources artificielles comme les cabines de bronzage.
Ce qui m’inquiète le plus, ce sont les coups de soleil intenses. Ceux reçus durant l’enfance et l’adolescence pèsent lourd et augmentent considérablement le danger actuel.
Les antécédents de coups de soleil, particulièrement pendant l’enfance, sont fortement associés à un risque accru de développer un mélanome à l’âge adulte.
Votre profil personnel : génétique et type de peau
Votre génétique joue aussi. Les personnes à la peau claire (phototypes I et II), celles qui brûlent facilement et bronzent peu, sont malheureusement les plus vulnérables.
D’autres traits physiques sont des indicateurs clairs : cheveux blonds ou roux, yeux bleus, ou présence de taches de rousseur. L’OMS confirme ce lien direct entre phénotype et sensibilité.
Regardez aussi votre peau de près. Le nombre de grains de beauté compte énormément. En avoir plus de 40, ou posséder des nævi atypiques (larges, irréguliers), constitue un facteur de risque bien établi que je vous conseille de surveiller.
Antécédents et immunité : quand la vigilance s’impose
Ne négligez pas votre historique. Les antécédents personnels ou familiaux sont déterminants : avoir déjà eu un mélanome ou un parent proche atteint augmente mécaniquement votre propre niveau de risque.
- Un système immunitaire affaibli (immunodépression) suite à une maladie ou un traitement.
- Certains postes de travail exposant à des produits chimiques ou aux UV.
- L’âge : bien qu’il puisse toucher tout le monde, le risque augmente avec les années.
Les différents visages du mélanome
Tous les mélanomes ne se ressemblent pas. En connaître les principales formes permet de mieux comprendre ce à quoi on peut faire face.
Le plus fréquent : le mélanome superficiel extensif
C’est le cas de figure que l’on rencontre le plus souvent, représentant environ 70 % des diagnostics. Sa particularité est de se développer d’abord horizontalement à la surface de l’épiderme, prenant son temps avant de s’enfoncer vers les couches plus profondes.
Cette phase de croissance en surface est une chance, car elle lui confère un meilleur pronostic s’il est détecté tôt. Visuellement, cela ressemble à une tache pigmentée qui s’élargit, avec des bords anarchiques et des couleurs irrégulières, cochant malheureusement toutes les cases de l’ABCDE.
Le cas particulier du mélanome sur peaux foncées
Il existe un angle mort dangereux : on pense souvent que le mélanome peau épargne les peaux noires ou foncées. C’est une erreur. Bien que plus rare, il existe bel et bien et le diagnostic tombe souvent trop tard.
Ici, on parle du mélanome acro-lentigineux, une forme sournoise qui se fiche du soleil. Il apparaît sur des zones qu’on ne surveille jamais : paumes des mains, plantes des pieds, sous les ongles. C’est une réalité rappelée par l’ONU info.
Son aspect est trompeur : souvent une simple bande noire sous un ongle ou une tache sombre sous le pied, qu’on confond bêtement avec un hématome.
Mélanome nodulaire et de Dubreuilh : deux autres formes à connaître
Le mélanome nodulaire est probablement celui qui m’inquiète le plus car il est très agressif et pousse directement en profondeur. Il se manifeste par une petite bosse ferme, un « nodule » souvent bleu-noir ou rouge, qui évolue vite.
- Mélanome nodulaire : Il représente l’urgence absolue car son évolution est très rapide. Il ne suit pas toujours la règle ABCDE.
- Mélanome de Dubreuilh : Il touche surtout les personnes âgées, sur les zones très exposées au soleil comme le visage. Son évolution est très lente, sur plusieurs années.
Du soupçon au diagnostic : les étapes clés
Vous avez un doute sur une lésion ? C’est le moment de passer à l’action. Voici comment se déroule le processus de diagnostic.
L’examen clinique : le premier regard d’un expert
La première étape logique est de consulter un médecin ou un dermatologue. Ce professionnel ne regarde pas juste la tache qui vous inquiète, mais inspecte l’ensemble de votre peau scrupuleusement.
Ensuite, il utilise la dermoscopie. C’est un examen totalement indolore réalisé avec une loupe éclairante spécifique, le dermoscope, qui permet de visualiser les structures profondes de la peau en détail.
Cet outil précis aide le spécialiste à mieux évaluer la lésion suspecte et à décider objectivement si une investigation plus poussée est vraiment nécessaire.
La biopsie : la seule façon d’être certain
Si le doute persiste après l’examen visuel, la seule confirmation fiable vient de la biopsie. Il n’y a pas d’autre moyen de savoir avec une certitude absolue ce qu’il en est.
Concrètement, il s’agit de retirer toute la lésion suspecte, une procédure appelée biopsie-exérèse, sous anesthésie locale. L’intervention est rapide et vous pouvez voir comment enlever un grain de beauté pour comprendre le geste technique précis.
Le tissu prélevé part ensuite en laboratoire pour une analyse anatomopathologique qui livrera le verdict final sur la nature de la lésion.
L’indice de Breslow : le chiffre qui change tout
Si le diagnostic de mélanome peau est confirmé, le rapport d’analyse livrera une information capitale : l’indice de Breslow. C’est la donnée que les médecins regardent en premier.
Ne vous laissez pas impressionner par le terme. Il s’agit simplement de l’épaisseur de la tumeur, mesurée en millimètres. C’est le facteur pronostique le plus important : plus ce chiffre est faible, meilleures sont les chances de guérison.
On mentionne parfois les niveaux de Clark pour décrire l’invasion des couches cutanées, mais sachez que l’indice de Breslow reste la référence absolue.
Prise en charge et prévention : reprendre le contrôle
Un diagnostic est posé. Et maintenant ? Heureusement, surtout si la détection est précoce, les solutions sont efficaces.
L’excision chirurgicale : le traitement de référence
Quand on détecte un mélanome peau à un stade débutant avec un faible indice de Breslow, la réponse médicale est directe. Le traitement principal repose sur une seconde intervention chirurgicale. On appelle cette procédure une « reprise d’excision ».
L’objectif est d’enlever une marge de peau saine autour de la cicatrice initiale pour s’assurer qu’aucune cellule cancéreuse ne reste sur la zone. C’est rassurant de savoir que dans plus de 90% des cas, cela suffit à obtenir la guérison.
Le pronostic : l’immense pouvoir de la détection précoce
Je tiens à insister sur ce point : le pronostic du mélanome est excellent lorsqu’il est dépisté à un stade précoce. C’est une course de vitesse que vous pouvez gagner.
Le taux de survie à 5 ans pour un mélanome détecté tôt est supérieur à 90%. C’est la preuve que la vigilance et la réactivité sauvent des vies.
Même pour les formes avancées, l’espoir est réel. Des traitements modernes comme l’immunothérapie et les thérapies ciblées ont radicalement transformé le pronostic ces dernières années.
La prévention : votre meilleure arme au quotidien
Donc, pour finir, soyons proactifs. La meilleure lutte reste la prévention au quotidien. Cela passe inévitablement par une protection solaire efficace et une surveillance régulière de vos grains de beauté.
- Évitez l’exposition solaire aux heures les plus chaudes (12h-16h).
- Utilisez une crème solaire à indice élevé, des vêtements couvrants, un chapeau et des lunettes.
- Bannissez totalement les cabines de bronzage.
- Pratiquez l’auto-examen de sa peau tous les 3 mois, comme le recommande la Haute Autorité de Santé.
- Consultez un dermatologue une fois par an, surtout si vous êtes une personne à risque.
Pour conclure, je retiens que la vigilance est notre meilleure alliée face au mélanome. Surveiller sa peau et adopter les bons gestes au soleil permet de garder l’esprit tranquille. Si un grain de beauté vous semble suspect, n’attendez pas pour consulter : un avis médical rapide est souvent la clé d’une prise en charge efficace.
FAQ
Comment puis-je reconnaître un mélanome sur ma peau ?
Pour identifier une lésion suspecte, je me réfère principalement à la règle ABCDE. Je surveille l’Asymétrie, des Bords irréguliers, une Couleur hétérogène, un Diamètre supérieur à 6 mm et surtout l’Évolution de l’aspect. Si je remarque aussi un grain de beauté « vilain petit canard », c’est-à-dire très différent de mes autres grains de beauté, je sais que c’est un signal d’alerte sérieux.
Est-ce vraiment grave d’avoir un mélanome ?
C’est une pathologie que je prends très au sérieux car il s’agit du cancer de la peau le plus agressif. Sa gravité réside dans sa capacité à créer des métastases s’il n’est pas traité à temps. Cependant, il ne faut pas céder à la panique : la gravité dépend directement de la précocité du diagnostic. Pris au tout début, il se soigne très bien.
Un mélanome est-il forcément cancéreux ?
Oui, par définition, le mélanome est une tumeur maligne qui se développe aux dépens des mélanocytes. Contrairement à un grain de beauté classique qui est une tumeur bénigne, le mélanome a le potentiel d’envahir les tissus environnants et de se disséminer dans l’organisme. C’est pourquoi je ne dois jamais laisser traîner une lésion douteuse.
Est-ce qu’un mélanome peut se guérir ?
Heureusement, la réponse est oui dans la grande majorité des cas. Lorsque le mélanome est détecté à un stade précoce, c’est-à-dire lorsqu’il est encore fin et superficiel, une intervention chirurgicale permet souvent une guérison complète. Les taux de survie sont excellents si l’on agit vite, ce qui renforce l’importance de ma surveillance régulière.
Quels sont les signes d’un mélanome à ses débuts ?
Au stade initial, cela se manifeste souvent par l’apparition d’une nouvelle tache pigmentée ou la modification rapide d’un grain de beauté existant. Je suis attentif à tout changement de forme, de taille ou de couleur. Parfois, des symptômes comme des démangeaisons persistantes ou un léger saignement au niveau de la lésion peuvent aussi apparaître.
Est-il urgent de faire enlever un mélanome ?
Oui, dès lors qu’un diagnostic est posé ou fortement suspecté, l’exérèse est urgente. L’objectif est de retirer la tumeur avant qu’elle ne gagne en épaisseur (indice de Breslow). Plus on l’enlève tôt, moins elle a de risques d’avoir atteint les vaisseaux sanguins ou lymphatiques pour se propager ailleurs dans mon corps.
Quels sont les premiers symptômes qui doivent m’alerter pour un cancer de la peau ?
Au-delà des critères ABCDE pour les grains de beauté, je surveille toute lésion cutanée qui refuse de cicatriser. Une plaie qui croûte, saigne ou suinte de manière chronique sans raison apparente est un signe qui doit m’amener à consulter. L’apparition d’une petite boule rouge, ferme ou d’une tache qui s’étend progressivement sont aussi des indicateurs.
Quels symptômes apparaissent à un stade avancé (stade 4) ?
À ce stade, le mélanome a malheureusement migré vers d’autres organes (poumons, foie, cerveau, os). Les symptômes ne sont plus uniquement cutanés mais généraux : je pourrais ressentir une grande fatigue, une perte de poids inexpliquée, des douleurs osseuses ou des difficultés respiratoires. C’est cette évolution que la détection précoce vise absolument à éviter.